お知らせ
当院眼科に、はじめておかかりになる場合は、必ず紹介状をお持ちになってください。
地域眼科医療の急性期治療・高度専門手術を担うため、近隣眼科診療所もしくは病院眼科からの紹介状が必要となります。
また検査・診察に時間のかかる患者様も多く、予約時間通りに診察がいかないこともありますことをご了承ください。
[患者さまへ]
- 現在白内障手術は2~3週間先、網膜硝子体手術は3週間先の予約状況です。
- 白内障手術は、入院・日帰り、どちらも対応可能です。
- 多焦点眼内レンズ白内障手術(選定療養)を開始しました。全ての方に適応となるわけではありませんので、詳しくは担当医にお尋ねください。
[近隣の先生方へ]
- 当院では小切開硝子体手術を中心に、最新鋭の機器を備えて、早急に手術できる体制を整えています。現在白内障手術は2~3週間先、網膜硝子体手術は3週間先の予約状況です。手術適応となる患者様がいらっしゃいましたら、是非当院にご紹介ください。
- 時間外で緊急を要する網膜剥離などをご紹介される場合、お電話を頂ければ対応いたします。
ご紹介

診療内容
三浦半島地域の急性期眼科医療・手術治療の中核を担っており、他施設からのご紹介も多く、当科の果たすべき役割は重大であると考えております。
網膜剥離、急性緑内障発作、白内障術後眼内炎など、緊急を要する紹介手術症例には迅速に対応しています。
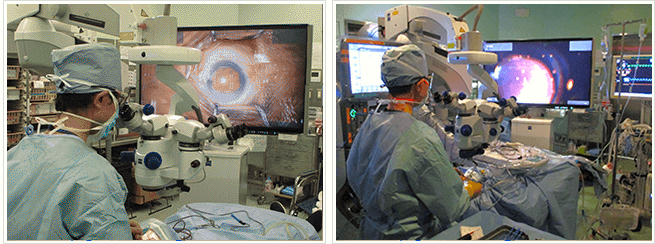
白内障手術は一般的な症例から難易度の高い症例まで対応し、硝子体手術全般(黄斑円孔・黄斑上膜・増殖糖尿病網膜症・硝子体出血)、加齢黄斑変性症に対する治療(光線力学療法・抗VEGF硝子体注射)を主軸に、基幹病院の眼科として専門的な診療を行っております。
そのため、病状の落ち着いておられる患者様は、近隣施設での診療をお願いしています。病診連携を強化することで、地域眼科医療のレベルアップに努めています。
患者様の視機能の維持・改善を守るべく、日々診療に当たっています。
主な取り扱い疾患
| 疾患名 | |||
|---|---|---|---|
| 網膜剥離 | 糖尿病網膜症 | 黄斑円孔 | 黄斑上膜 |
| 硝子体出血 | 網膜血管閉塞症 | 増殖硝子体網膜症 | 眼内炎 |
| 白内障 | 水晶体偏位 | 急性緑内障発作 | 眼底出血 |
| 麦粒腫 | 霰粒腫 | 翼状片 | 加齢黄斑変性症 |
| 甲状腺眼症 | 萎縮型黄斑変性 | など | |
* 手術治療・眼底疾患に特化しているため、緑内障・ぶどう膜炎・視神経炎などは大学など近隣施設にご紹介をお願いします。
* 小児眼科および涙道疾患は専門医師が不在のため、対応しておりません。
対応可能な検査・処置
| 検査・処置名 | |||
|---|---|---|---|
| 蛍光眼底造影検査(FAG) | 脈絡膜眼底造影検査(IA) | 眼底自発蛍光検査(AF) | |
| 眼底3次元画像検査(OCT) | 前眼部 3次元画像検査(OCT) | 光線力学療法(PDT) | |
| 角膜形状解析・収差解析 | 網膜電図検査(ERG) | 網膜多局所ERG(mfERG) | |
| 視覚誘発電位(VEP) | 眼球運動検査(Hess) | 両眼視機能検査 | |
| 屈折視力検査 | レーザー視力検査 | 色覚検査 | |
| 精密眼圧測定 | 角膜内皮細胞顕微鏡検査 | 動的・静的視野検査 | |
| 超音波断層検査(B-mode) | 抗VEGF硝子体注射治療 | 中心フリッカー試験 | |
| 睫毛電気分解術 | 網膜・虹彩光凝固術 | 後発白内障切開術 など | |
手術実績
| 治療内容 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | 2025年 |
|---|---|---|---|---|---|---|
| 白内障手術 | 528件 | 537件 | 606件 | 728件 | 600件 | 688件 |
| 網膜硝子体手術 | 138件 | 117件 | 185件 | 134件 | 147件 | 155件 |
| 緑内障手術 | 1件 | 2件 | 11件 | 8件 | 13件 | 6件 |
| 眼瞼結膜手術 | 3件 | 11件 | 7件 | 17件 | 8件 | 13件 |
| その他 | 1件 | 1件 | 1件 | 2件 | 4件 | 4件 |
| 合計 | 667件 | 668件 | 810件 | 889件 | 772件 | 867件 |
(同時手術は件数に含めない)
| 治療内容 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | 2025年 |
|---|---|---|---|---|---|---|
| レーザー治療 | 267件 | 231件 | 197件 | 308件 | 278件 | 407件 |
| 硝子体内注射治療 | 1155件 | 1226件 | 1450件 | 1264件 | 1275件 | 1347件 |
診察の受け方
- 初診となる方は近隣の眼科の先生からの紹介状が必要となります。
- 初診の患者様は紹介状をご持参の上、10時30分までに1階の総合受付にて手続きをされた後、眼科外来へお越しください。
- 月曜日・水曜日・木曜日は眼科手術日のため部長診察は原則緊急のみの対応です。
- 初診患者様の休診日および夜間急患の受入れは行っておりません。
- 再来は完全予約制とし、待ち時間の短縮に努めておりますが、主治医制のため診察時間には違いが生じることがあります。御了承ください。
- 当科では病診連携を重要視しており、病状の安定しておられる患者様は、ご近所でかかりつけの眼科を作って頂き、地域の眼科診療所や病院眼科と連携しながら診察を進めております。
- 蛍光眼底造影検査、各種レーザー治療、手術説明会、特殊診療などは午後に行っています。
- 小児眼科・涙道疾患には対応しておりません。
専門用語の解説
| 専門用語 | 解説 |
|---|---|
| 裂孔原性網膜剥離 | 網膜は10層に分かれていますが、内側の硝子体に近い方の9層は、神経網膜といって光を感じる細胞が並んでいます。外側の1層は色素上皮層と呼ばれます。目が形成される時、色素上皮層は脈絡膜と一緒にできて神経網膜にくっつきます。このため、色素上皮層と神経網膜の結びつきは弱いのです。何かの原因で神経網膜が色素上皮層から剥がれてしまうのが網膜剥離です。 放置すると失明に至るので、手術治療が必要になります。 手術はシリコンスポンジを強膜に縫い付ける経強膜法と、硝子体を切除した後に眼内をガスに置き換えレーザーで固める硝子体手術を、症例ごとに適切に使い分けております。 |
| 糖尿病網膜症 | 糖尿病網膜症は糖尿病の合併症のひとつで、日本では後天的失明の原因の第2位です。 眼科診療の中でも大きな比重を占めています。 以下の3つの段階に分類されます。 |
| (1)単純糖尿病網膜症 糖尿病のコントロール不良が続くと、眼底の細い血管壁が分厚くなることが知られています。 壁が肥厚した血管は脆く、血液の流れる圧力に負けると血管が膨隆したり(毛細血管瘤)、破綻したり(眼底出血、網膜出血)します。血液の液成分が血管外に漏れると網膜浮腫が生じます。これらの変化は糖尿病のコントロールと関連が深く、後に述べる増殖糖尿病網膜症と対比して単純糖尿病網膜症と呼ばれています。 |
|
| (2)前増殖糖尿病網膜症 さらに糖尿病コントロールが悪いと脆くなった血管の中で血液が固まり、血管が閉塞し、網膜は低栄養・低酸素の状態に至ります。一旦生じた血管閉塞は糖尿病のコントロールが良くなっても、再疎通しませんので、この時期以降の網膜症は糖尿病のコントロールとは関係なく進行する可能性があります。治療はレーザー光凝固術で新生血管の発生を防ぎます。 |
|
| (3)増殖糖尿病網膜症 やがて血管の閉塞した領域には、新生血管が生じてきます。新生血管は血管壁が脆く、硝子体の中あるいは硝子体と網膜の間に出血(硝子体出血・網膜前出血)を生じ、急激な視力低下を来します。また、新生血管は網膜より前にある硝子体を足場にして増殖し、これを支える組織が同時に生じ(血管線維膜)、この増殖した膜が収縮すると牽引性網膜剥離を生じます。 この時期には、早期に硝子体手術治療を行なうようにしています。 |
|
| 黄斑円孔・黄斑上膜 | 硝子体の表面は硝子体皮質という膜で覆われていて、網膜の内側はこの硝子体皮質と接しています。 そして硝子体は、歳とともに少しずつ液体(水分)に変化し、体積が縮小していきます。このとき硝子体皮質は網膜から剥がれ、その間にできる隙間は水分に置きかわります。 この現象を「後部硝子体剥離」といいます。 これは、50~60歳以降の人ならだれにでも起こる自然な現象で、問題となるほどの症状は現れません。ところが硝子体皮質と網膜の癒着が強すぎ、うまく剥がれてくれないことがあります。 そのようなケースでは、硝子体収縮の影響が網膜に及んで、さまざまな病気が起きます。これが黄斑円孔(硝子体皮質による牽引で網膜に穴があいてしまう病気)や黄斑上膜(硝子体皮質が網膜に残存し、そこを足場にして細胞増殖が進み、網膜の上に膜が形成される病気)です。 いずれも自然治癒は少なく、病期により硝子体手術を行ないます。 |
| 白内障 |
目の中でレンズの役割を果たしている水晶体が白く濁る病気です。原因はさまざまですが、最も一般的なのが老人性白内障です。水晶体が濁るとはっきりと物が見えなくなり、視力低下、かすみ、まぶしさなどの症状が起こります。 超音波水晶体摘出術と、折りたたみ眼内レンズ挿入術の組み合わせによる小切開自己閉鎖創・無縫合手術をほとんどの症例に行っています。入院・日帰り手術どちらも対応可能で、2-3週間の予約待ちとなっています。当科では、白内障が進行して水晶体が硬いために、前述のような術式が行なえないような難症例、全身合併症があり手術前後の管理が難しい症例、水晶体の支持組織が脆弱で術中合併症の可能性の高い症例など、難易度の高い症例の治療も多く行なっています。 使用する眼内レンズは保険適応の単焦点レンズが基本ですが、選定療養の多焦点レンズにも対応しています。 |
| 加齢黄斑変性症 | 欧米先進国において成人の失明原因の第1位であり、日本でも近年急増している疾患です。網膜の中心にある黄斑部の機能が老化に伴い劣化する疾患で、網膜色素上皮細胞、ブルッフ膜、脈絡膜毛細血管板が変性します。脈絡膜新生血管を伴う滲出型と萎縮型とに分類されますが、急激な視力低下を伴う滲出型には、光線力学療法が視力の維持・改善に有用です。蛍光眼底造影検査、脈絡膜造影検査、OCT(光干渉断層計)を用いて病態を把握し、適応症例には光線力学療法及び抗VEGF抗体の眼内注射治療を行っています。 特に抗VEGF療法ではPDT療法のように治療開始の際の視力制限がないので、視力の良好な初期病変でも、検査で活動性が判断されれば、治療を行っております。 |
| 抗VEGF療法 | VEGF抗体の硝子体内注入治療は滲出型加齢黄斑変性に対する治療として確立されています。また網膜静脈閉塞症や糖尿病による黄斑浮腫に対しても治療の対象となることがあります。抗VEGF療法では治療開始の際に視力の制限がないので、視力が良好な初期の黄斑変性症であっても、病変に活動性があれば、当院では積極的に治療を行っています。 病状が安定期に入ったら近隣施設に逆紹介させていただき、診療を連携しています。 |
| 光線力学療法(PDT) | PDT治療はベルテポルフィンと長波長レーザーを用いて、滲出型脈絡膜新生血管を伴う加齢黄斑変性症に対する治療法であり、横須賀三浦半島地域では当院でのみ行っています。加齢黄斑変性は欧米先進国では中途失明原因の第1位であり、日本においても近年患者数の増加が報告され、ここ数年注目されている疾患です。加齢黄斑変性症の治療は、現在のところ視力を回復させる決定打となる治療法はありません。しかし放置しておくと視力が低下し、社会的失明に至る可能性の高い病気です。PDT治療により、黄斑下脈絡膜新生血管の退縮による視力低下の抑制、コントラスト閾値低下の抑制など、有効性が認められています。また、抗VEGF抗体の硝子体内注入薬剤とPDT治療を組み合わせたオーダーメード治療を行っており、加齢黄斑変性症に対する治療効果をさらに高めています。 |
| 3D-OCT(光干渉断層計) | 近赤外線を用いて網膜表面、色素上皮の断面を画像化し、さらにそれを立体的にみることができる最先端の器械です。患者様の負担がなく、短時間で厚さ0.5㎜の網膜各層の詳細な構造や視神経乳頭部の神経網膜厚の測定ができます。当科の専門分野である網膜硝子体疾患、黄斑円孔・黄斑上膜・黄斑浮腫・糖尿病網膜症・網膜静脈閉塞症・黄斑変性症・網膜剥離など、多くの眼底疾患の把握や治療前後の変化を簡便に捉えることができるようになり、診断と治療に欠かせないものとなっております。また視神経の変化や神経線維層欠損を把握することで、緑内障のより多元的な診断が可能となりました。 |
| その他の疾患 | 当科では、主に手術治療が必要、または将来必要になる可能性の高い患者さんを中心に診療しておりますが、ぶとう膜炎、視神経炎、眼窩蜂巣炎、角膜感染症、眼内炎など手術以外の目的で入院治療を行う症例も多くおります。 |