大腸がん
l. 大腸とは
●大腸は消化吸収された残りの腸内容物をため水分を吸収し大便にするところ。
●2mの長さがあり、結腸と直腸肛門からなる。
大腸癌とは?
●日本人に増加傾向が著しい癌。
●60歳、70歳、50歳代に多い。
●S状結腸と直腸に好発する。
●男女差はない。
●遺伝因子よりも食生活などの環境因子の影響が大きい。
●5%前後の癌には遺伝的素因で発症する。
などの特徴があります。
ll. 症状
●自覚症状は大腸のどの部分にどの程度のものが存在するかによる。
●S状結腸や直腸では出血や、閉塞症状、便通異常が比較的早く現れ、上行結腸では血便で気がつくことは少なく貧血症状ではじめて気がつくこともある。
●ときには腸閉塞や、肺や肝臓の転移が先に見つかることもあります。
lll. 診断
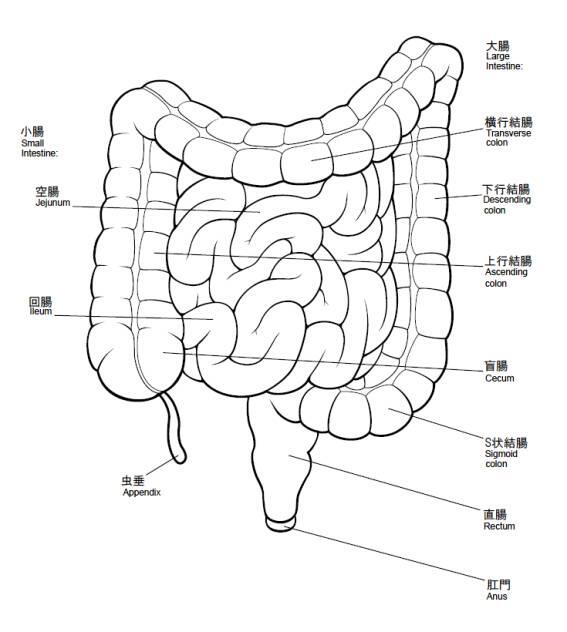
●注腸造影検査 黄色の矢印で示すように腸に狭窄を起こします。
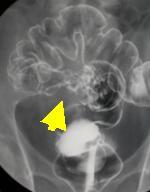
●大腸ファイバースコープ 内視鏡でみると腫瘍の肛門側が観察されました。
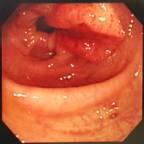
●画像診断(CT、MRI、超音波検査、PETなど) リンパ節転移の程度や癌がどのくらい深くまで達しているか、遠隔転移はあるのかといった術前診断に非常に有効です。
●腫瘍マーカー 主に癌の再発などのフォローアップに用います。
lV. 病期
●Stage 0
粘膜内癌。 当院では長期フォローアップしておらず、すべて逆紹介を行なっているため算定できていません。一般的に結腸癌で94。8%、直腸癌で92。9%といわれてます。
●Stage I
癌が大腸壁にとどまるもの。
腸癌90。2% 直腸癌89。9%
●Stage II
癌が大腸壁を貫くがリンパ節転移のないもの。
結腸癌81。8%、直腸癌85。3%
●Stage IIIa
腫瘍の近傍のリンパ節転移のあるもの。
結腸癌74。5% 直腸癌69。9%
●Stage IIIb
中間リンパ節の転移のあるもの。
結腸癌50%、直腸癌58。7%
●Stage VI
腹膜、肝、肺など遠隔転移のあるもの。
結腸癌23。2%、直腸癌34。8%
全国平均に対し同等かそれ以上の成績だと思われます。特にStage VIに対しては全国平均の結腸癌14。3%、直腸癌11。1%をはるかにしのぐ成績です。肝動注療法や化学療法に加え、肝臓グループと連携し、肝転移に対し積極的に切除を行ないよい成績を残しているものと考えています。
V. 治療
主として大腸癌治療ガイドラインにそって行なっています。
●内視鏡的治療 粘膜内癌などに対して行なっています。
●外科治療
a)結腸癌の手術
いわゆるD3郭清と呼ばれる術式を標準とし、局所の根治性を高めています。機能欠損はほとんどありません。
b)直腸癌の手術
直腸癌の場合、骨盤の自律神経や体性神経との関係で術後に機能障害を残す場合があります。(大腸癌のリハビリテーションを参照)
1)自律神経温存術
2)肛門括約筋温存術
内肛門括約筋切除術 究極の肛門温存術・・症例により行なっています。ただし一時的な人工肛門の造設が必要です。
3 )局所切除 経肛門や経仙骨式に局所切除することも考慮しています。
4 )人工肛門
c)腹腔鏡手術
腹部にカメラや鉗子を挿入するためのポートを配置し、カメラによる画像を見て手術操作を進めます。切除範囲や吻合方法は開腹手術と殆ど変わりません。最近手術器具の進歩により急激に発展してきました。当院ではSS NO Stage llまでの症例に行なっています。常に安全を最優先するよう心がけています。すでに人以上の方がこの病院でこの手術を受けていらっしゃいます。
●放射線治療
主に術後再発などの補助療法に行なっています。化学療法
術後リンパ節転移があった患者さんや、再発高リスクの患者さんに対し予防的化学療法としてアイソボリン5FU療法か、UZL-UFT療法を行なっています。どちらにもそれぞれメリットがあります。いずれも外来化学療法室で行なっていますので入院の必要はありません。
●再発患者さんにはFOLFOX、FOLFIRI等を行なっています。初回に局所麻酔下にCVポートを入れるのに2-3日の入院を要しますがそれ以降は入院の必要はありません。
また肝転移症例の切除後などに積極的に肝動注療法を行いよい成績を上げています。
VI. 治療成績(当院の成績)
●Stage 0
粘膜内癌。 当院では長期フォローアップしておらず、すべて逆紹介を行なっているため算定できていません。一般的に結腸癌で94。8%、直腸癌で92。9%といわれてます。
●Stage I
癌が大腸壁にとどまるもの。
腸癌90。2% 直腸癌89。9%
●Stage II
癌が大腸壁を貫くがリンパ節転移のないもの。
結腸癌81。8%、直腸癌85。3%
●Stage IIIa
腫瘍の近傍のリンパ節転移のあるもの。
結腸癌74。5% 直腸癌69。9%
●Stage IIIb
中間リンパ節の転移のあるもの。
結腸癌50%、直腸癌58。7%
●Stage VI
腹膜、肝、肺など遠隔転移のあるもの。
結腸癌23。2%、直腸癌34。8%
手術後の症状
●大腸からの水分の吸収が減少することにより、軟便や下痢になりやすくなる。
●大腸の蠕動運動が障害されることで、便秘になることもある。
●直腸の手術の場合は、便の貯留機能が減少あるいは失われるため、頻便傾向となる。
●小腸や大腸の癒着により、内容物の通過不良が生じ、腹部の膨満を感じたり、あるいはひどくなると腸閉塞となる場合がある。
●人工肛門の場合は、便のにおい、色、かたさなどに過敏になりやすい。
などの愁訴が発生しますがほとんどが薬物療法でコントロール可能です。
大腸癌手術後のリハビリテーション
●排便
●排尿
●性機能
●ストマリハビリテーションがあります。それぞれについて詳述します。
排便機能障害
●盲腸、結腸癌術後の排便機能障害は一般的にない。
●直腸癌術後は下痢、頻便、便意頻回、便失禁、便秘などがおこる。
低位前方切除の場合は半年ぐらいで一日4-5回で落ち着いてくることが多いようです。
●人工肛門となることがある。また人工肛門のほうがQOLが高い場合もある。 排尿機能障害
●直腸癌の手術の場合起こることがある。
●骨盤神経叢の障害による。
(1) 排尿機能障害の程度が軽度の場合
手術直後は腹圧排尿や導尿を行なう。。一般的に手術後半年程度で機能は回復する。その後はそれ以上の機能回復は望めない。
(2) 排尿機能障害の程度が重度の場合
自己導尿を行うがこれらの障害も次第に改善され自己導尿が不要になることがある。
回復の度合いは個人差も大きい。
性機能とリハビリテーション
●性機能障害とは、性欲、勃起、性交、極致感のいずれかひとつ以上欠けるか、不十分なものをいう。
●直腸癌の手術後におこりやすい障害には、男性の勃起障害、射精障害、性欲減退などがある。
男性器は、交感神経、副交感神経(骨盤内臓神経)、及び体性神経(陰部神経)の支配を受けている。骨盤内及び腹部大動脈の周辺には、これらを機能するための重要な神経や血管があり、手術による影響で術後に性機能障害があらわれる。機能を温存するためには神経を完全に残すことが望ましいが、癌をとり残さないようにすることが優先されるため、神経を温存できない場合があります。
1. 勃起機能障害
直腸手術後の場合ほとんどが神経因性である。これに対して陰茎を陰圧下において勃起をおこさせ、陰茎の根元を締めて勃起を持続させる器具(陰圧式器具)がある。また、塩酸パパベリン・プロスタグランジンなどの血管平滑筋弛緩剤を陰茎海綿体に注射し、動脈の拡張をおこし、陰茎海綿体内への血液流入量を増加させ勃起をおこします。
2. 射精機能障害
手術の影響により神経、筋組織に障害が生じ、精液が体外に射出できずに膀胱内に逆に射出されることを逆行性射精と言う。原因としては、腹部大動脈周囲リンパ節郭清により、交感神経が障害され、内尿道口の閉鎖不全をおこす。
不妊の対策として配偶者間人工授精や膀胱内に射出された精子を回収する方法もあります。
ストマリハビリテーション
ストマの管理はその位置がきわめて重要である。せっかく病気が治っても排泄に関する悩みが続くなら患者のQOLは著しく低下してしまいます。術前に全例にストマサイトマーキングを行なっています。
●ストマサイトマーキングの要点
1. 皺、瘢痕、骨突起のない位置。
2. 10x10cmの平坦面が取れる位置。
3. 患者が見てストーマの処理ができる位置
4. 腹部の頂点
5. 臍下(肥満者は臍上になることがある)
6. 腹直筋を含む位置
仰臥位、立位、座位、前屈位をとらせ、これらの諸条件を最大限満足する位置を決定する。なお緊急手術例で造設する場合には1. 2. 5. 6. を満たす位置を決定する。
私たちは病期を治すことと同様に患者さんのQOLを大事にしたいと考えています。

