胃癌の治療
治療方針は胃癌治療ガイドライン(2018年1月改定、第5版)に乗っ取っており、StageIA、IBの症例に対しては腹腔鏡下で手術を施行しております(胃全摘術、幽門側胃切除術、噴門側胃切除術)。StageII、IIIの症例に対しては基本的には開腹手術を選択しており、希望があれば腹腔鏡手術も施行しております。高齢の症例、ハイリスク症例に対しては縮小手術を施行するなど症例に合わせた治療法を選択しております。当院での手術による胃癌切除数は除菌、リスク検診、ESDの普及に伴い減少傾向であります。一方で、検診の普及に伴い早期発見可能となったため、腹腔鏡による胃切除術数は2014年から増加傾向であります。以前は上部の早期胃癌に対して腹腔鏡下胃全摘術を施行しておりましたが、現在は根治切除術が可能と判断される症例では術後のQOLの向上を目的に積極的に腹腔鏡下噴門側胃切除術を施行しております。腹腔鏡下幽門側胃切除術、噴門側胃切除術、胃全摘術の術後在院期間の中央値はそれぞれ9日、10日、11日と良好な術後成績を得ています。また、切除不能進行・再発胃癌に対しては患者さんと慎重に相談をさせていただきつつ、積極的に化学療法を施行しております。
主な術式の説明
胃全摘術
広範囲に拡がった癌や、胃の入口(噴門)に近い癌で選択します。進行癌でリンパ節転移が高度な場合には、脾臓や胆嚢(場合によっては膵臓の一部も)をあわせて切除することもあります。食道と空腸とを吻合し、食物の通り道を確保します。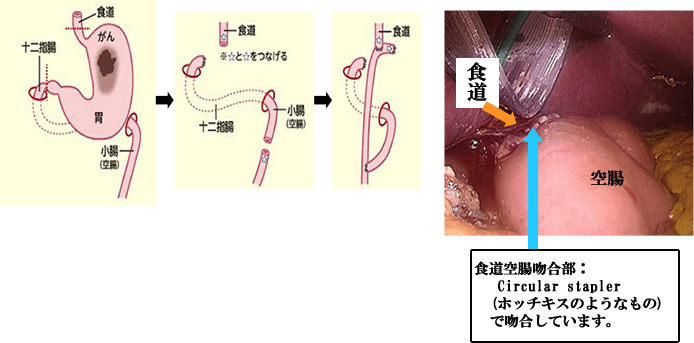
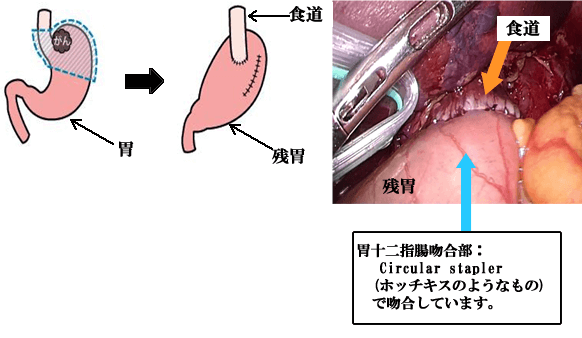
幽門側胃切除術
胃の出口側(幽門側)に主体がある胃癌に対して、入口(噴門)の胃(1/4-1/3)を残して胃を切除する術式です。残った胃と十二指腸あるいは空腸とを吻合し(つなぎ)、食物の通り道を確保します。

噴門側胃切除術
内視鏡で切除の適応とならない、胃の入口側(噴門側)にできた早期胃癌で、根治切除が可能と判断される症例に適応しております。
腹腔鏡・内視鏡合同手術(LECS)
胃粘膜下腫瘍の一つである消化管間質腫瘍(GIST)では腫瘍の切除が第一選択の治療法です。胃壁の外側にのみ発育している場合には腹腔鏡手術で胃部分切除を、5cmを越えるような大きな腫瘍では開腹での切除を行います。一方、GISTの中には胃の内腔にのみ発育している場合があり、腹腔鏡だけでは腫瘍の正確な位置が判らない場合があります。そのため、手術中に内視鏡(胃カメラ)を併用し、必用かつ最小限の切除範囲を設定して胃壁の一部を切開してもらい、腹腔鏡で腫瘍を切除、切除部を腹腔鏡下に自動縫合器などで縫合閉鎖します。また、胃の入口(噴門)や出口(幽門)に近い部位のGISTも手技の安全性からLECSを選択する場合もあります。2014年から保険適応となった新しい術式です。胃の入口や出口に近い部位では切除後の変形で通過障害を生じる可能性がありますが、胃の変形が最小限ですみ、切除縫合部も手術中に内視鏡で胃内から確認することが可能です。

